Cómo saber si tengo una mala circulación sanguínea
¿Alguna vez has sentido hormigueo, quemazón o adormecimiento en las piernas, o hinchazón en los pies? Si la respuesta es sí, es probable que estés experimentando síntomas de un mal flujo sanguíneo. Este padecimiento es bastante frecuente, pero ¿qué ocasiona este problema y cómo reconocerlo? A continuación, conocerás en detalle los síntomas y causas de la mala circulación, así como las opciones de diagnóstico y tratamiento efectivo para mejorar la salud vascular.
En este blog, conocerás algunos de los síntomas y causas de este padecimiento.
¿Qué es la mala circulación?
En un día normal, el corazón de una persona adulta bombea aproximadamente 5 litros de sangre a todo el cuerpo cada minuto. Sin embargo, cuando tenemos problemas de circulación, la sangre se acumula en una parte específica del cuerpo. Esto impide que el oxígeno y los nutrientes lleguen adecuadamente a ciertas zonas, principalmente a las extremidades como piernas, manos y dedos. La buena circulación es esencial para mantener un buen estado de salud, ya que si es deficiente disminuye la calidad de vida y puede ser muy molesta e incluso dolorosa.
Es importante recordar que la mala circulación no es en sí una enfermedad, sino un conjunto de signos y sensaciones que afecta a millones de personas cada año. En términos médicos, suele ser un indicio de alguna condición subyacente (por ejemplo, insuficiencia venosa, problemas arteriales, etc.). Identificar las causas y los síntomas presentes, así como la frecuencia con la que se manifiestan, es clave para adoptar un estilo de vida más saludable. De esta forma, un cardiólogo, angiólogo u otro especialista podrá indicar el tratamiento adecuado para mejorar la circulación y abordar la condición de fondo.
Síntomas de la mala circulación
Muchas personas se preguntan: “¿cómo saber si tengo problemas de circulación?”. La respuesta está en prestar atención a ciertos síntomas característicos que sirven de alarma. La mala circulación suele manifestarse con signos visibles o sensaciones incómodas en el cuerpo.
La mala circulación puede manifestarse con síntomas notorios en las extremidades, como entumecimiento u hormigueo en las manos, cambios de color, hinchazón o sensación de frío en dedos de manos y pies. Identificar a tiempo estas señales es importante para obtener un diagnóstico médico temprano y un tratamiento efectivo que mejore el flujo sanguíneo.
Entre los síntomas frecuentes de la mala circulación se encuentran:
- Piel fría, seca o escamosa en las extremidades.
- Comezón en las piernas (picor en la piel).
- Presencia de pequeños vasos dilatados, varices o manchas rojas en la piel.
- Tobillos y pies hinchados (edema).
- Coloración pálida, morada o azulada (cianótica) en las zonas con mala circulación.
- Calambres musculares (especialmente en pantorrillas o pies).
- Sensación de hormigueo, pinchazos (“agujas”) o adormecimiento.
- Pérdida de vello en las piernas (por falta de nutrientes en la zona).
- Grietas o resequedad en los talones.
En los problemas de circulación, síntomas habituales a vigilar incluyen sobre todo la hinchazón, el hormigueo, la sensación de frío en las extremidades y la aparición de venas varicosas o arañas vasculares. De acuerdo con los expertos, estas señales normalmente empeoran al final del día, principalmente cuando la persona permanece mucho tiempo de pie. También pueden acentuarse durante el ciclo menstrual, en períodos de mucho calor o al usar calzado inapropiado (tacones muy altos o sandalias completamente planas). Todos estos síntomas de circulación deficiente nos indican que algo no anda bien con nuestra salud vascular y no deben ignorarse.

Mala circulación en las manos
Aunque menos comentada, la mala circulación en las manos también puede ocurrir y provocar molestias. Las personas que la padecen suelen sentir las manos frías al tacto, entumecimiento u hormigueo en los dedos. Es común que noten estos síntomas sobre todo en reposo o durante la noche: por ejemplo, mala circulación en las manos al dormir, que lleva a despertarse con las manos dormidas o con cosquilleo. Esto puede deberse a la compresión de vasos sanguíneos o nervios por la postura al dormir, pero también puede ser señal de problemas circulatorios o neurológicos subyacentes.
El hormigueo en las manos acompañado de calambres puede indicar que el tejido no recibe suficiente oxígeno por un flujo sanguíneo inadecuado. Las causas van desde una mala circulación general (por ejemplo, debilidad en la circulación periférica) hasta condiciones como el síndrome de Raynaud (espasmos arteriales que reducen temporalmente el flujo a dedos de manos o pies provocando palidez y frío). También enfermedades sistémicas como la diabetes o trastornos de la tiroides pueden contribuir a una circulación deficiente en las manos.
Para aliviar estos síntomas en las manos se recomienda movilizarlas periódicamente, hacer ejercicios de muñeca y mantenerlas abrigadas en ambientes fríos. Sin embargo, si la sensación de entumecimiento y frío en las manos es persistente, conviene consultar al médico. Podría ser necesario un diagnóstico médico para descartar problemas circulatorios mayores o condiciones asociadas (por ejemplo, problemas cervicales, túnel carpiano u otras neuropatías). Recuerda que unas manos constantemente frías o adormecidas no son normales e indican que se debe prestar atención a la salud vascular también en las extremidades superiores.
Mala circulación en las piernas y pies
La mala circulación en las piernas y pies es una de las manifestaciones más comunes de los problemas circulatorios. Dado que las piernas soportan el peso del cuerpo y la sangre debe vencer la gravedad para retornar al corazón, suelen ser las primeras en mostrar signos de mala irrigación. Los síntomas típicos incluyen pesadez, hinchazón en las piernas y tobillos, calambres nocturnos, así como la aparición de venas varicosas (venas dilatadas y retorcidas) que sobresalen bajo la piel. También pueden notarse arañas vasculares (venitas rojizas en forma de telaraña) como señal leve inicial.
Con el tiempo, la pobre circulación en miembros inferiores puede provocar cambios en la piel, como sequedad, endurecimiento o manchas marrones conocidas como dermatitis ocre. Estas manchas oscuras indican acumulación de hierro por la ruptura de glóbulos rojos y son un signo de insuficiencia venosa crónica avanzada; si aparecen, es importante acudir al especialista de inmediato. La falta de flujo adecuado también puede causar que las heridas en pies y piernas tarden en sanar, e incluso derivar en úlceras en casos severos (especialmente en pacientes con diabetes). En situaciones extremas, una circulación muy deficiente en las piernas puede generar dolor intenso al caminar y obligar a detenerse tras pocos metros – un síntoma conocido como claudicación intermitente, típico de la enfermedad arterial periférica.
En resumen, los problemas circulatorios en las extremidades inferiores suelen manifestarse con molestias como dolor o calambres al caminar, pies fríos, cambios de coloración y hinchazón. Estos síntomas indican que es muy probable que exista un problema de circulación sanguínea en la zona. Ante estas señales, se recomienda buscar evaluación médica, pues de no tratarse podrían evolucionar hacia complicaciones más graves.
Las venas dilatadas o venas varicosas en las piernas son un signo visible de mala circulación venosa. Además de ser un problema estético, pueden causar dolor, hinchazón y sensación de pesadez. En casos avanzados, las varices aumentan el riesgo de formar coágulos (tromboflebitis) o sangrados, por lo que deben ser evaluadas por un especialista.
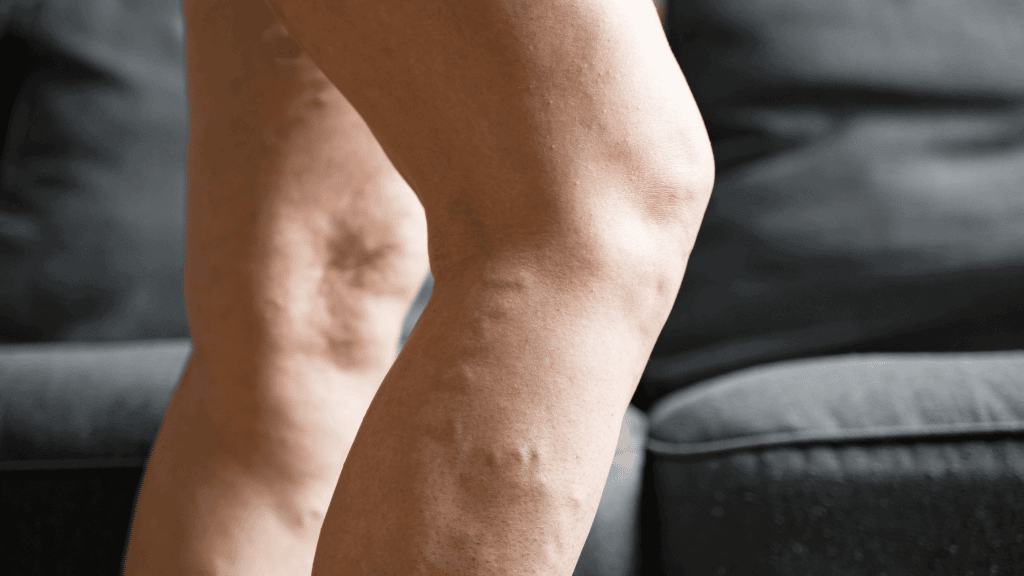
¿Por qué tengo mala circulación?
Existen diferentes causas para los problemas del flujo sanguíneo. La mala circulación puede deberse a múltiples factores, desde condiciones temporales hasta enfermedades crónicas. Conoce algunas de las causas más comunes:
- Embarazo: Durante la gestación, el organismo de la mujer produce más sangre y líquidos para mantener la irrigación de la placenta. Este aumento de volumen, sumado a cambios hormonales (como la liberación de relaxina que dilata las paredes de los vasos), dificulta el trabajo de las venas y el retorno de la sangre al corazón. Por eso, las mujeres embarazadas a menudo experimentan hinchazón de piernas y pies, y pueden desarrollar varices en las piernas.
- Edad: El paso de los años afecta la eficacia de la circulación. En las personas mayores, los vasos sanguíneos pueden perder elasticidad y el corazón puede bombear con menos fuerza. La fatiga muscular y el sedentarismo en la tercera edad también contribuyen a una circulación más lenta. Por ello, la insuficiencia venosa (dificultad de las venas de las piernas para retornar la sangre) es más frecuente conforme avanzamos en edad, al igual que la arteriosclerosis (endurecimiento de las arterias) que reduce el flujo arterial.
- Sobrepeso y sedentarismo: El exceso de peso corporal obliga al sistema circulatorio a trabajar más de lo normal. El retorno venoso desde las piernas se vuelve más difícil, lo que ocasiona hinchazón, sensación de pesadez y dolor en las extremidades inferiores. Además, un estilo de vida sedentario (falta de ejercicio) empeora la situación: permanecer largos periodos sentado o de pie en la misma posición ralentiza la circulación y favorece la acumulación de sangre en piernas y pies. Este estancamiento puede derivar en piernas inflamadas y cansadas al final del día, e incluso en la formación de coágulos venosos. Mantenerse físicamente activo es fundamental para evitar estos problemas.
- Tabaquismo: Fumar cigarrillos daña los vasos sanguíneos y reduce su calibre por efecto de la nicotina, que es vasoconstrictora. El tabaquismo crónico contribuye a la formación de placa en las arterias (aterosclerosis) y endurece las paredes vasculares, disminuyendo el flujo de sangre. Las personas fumadoras tienen mayor riesgo de problemas circulatorios, incluyendo enfermedad arterial periférica (obstrucción de arterias en piernas) y aneurismas. Dejar de fumar mejora significativamente la circulación y es una de las primeras recomendaciones médicas para estos pacientes.
- Colesterol alto y aterosclerosis: Una dieta rica en grasas saturadas, frituras y alimentos poco saludables puede conducir a niveles altos de colesterol en la sangre. Con el tiempo, el colesterol se deposita en las paredes arteriales formando placas (proceso de aterosclerosis). Estas placas estrechan las arterias y reducen el flujo de sangre. Cuando la obstrucción ocurre en arterias de las piernas, origina la llamada enfermedad arterial periférica, que se manifiesta con dolor o calambres al caminar (claudicación) y pies fríos o con heridas que sanan lentamente. La aterosclerosis también afecta arterias del corazón y el cerebro, por lo que controlar el colesterol mediante una dieta saludable y medicamentos si es necesario es vital para prevenir problemas de circulación mayores.
- Diabetes: La diabetes es una enfermedad metabólica que daña progresivamente los vasos sanguíneos y los nervios. Un nivel alto de glucosa en sangre con el tiempo afecta la circulación, especialmente en las extremidades. Los diabéticos suelen experimentar mala circulación en las piernas y pies, lo que se traduce en pies fríos, hormigueo, pérdida de sensibilidad y heridas que cicatrizan mal (esto último contribuye al temido pie diabético). Además, la diabetes aumenta el riesgo de trombosis venosa profunda y de enfermedad arterial periférica. Un buen control de los niveles de azúcar en la sangre, junto con una dieta saludable y ejercicio, ayuda a minimizar el impacto de la diabetes en la circulación.
- Insuficiencia venosa crónica: Esta es una condición en la cual las válvulas de las venas de las piernas no funcionan correctamente, provocando que la sangre se estanque y dilate las venas (formando venas varicosas). La insuficiencia venosa crónica puede ser hereditaria o desarrollarse con la edad, embarazos múltiples u otros factores de riesgo. Quienes la padecen sufren hinchazón en las piernas, cambios de color en la piel (manchas oscuras), dolor y sensación de pesadez. Es una de las principales causas de mala circulación en las piernas y, si no se trata, tiende a empeorar con el tiempo. La mala circulación resultante de la insuficiencia venosa crónica puede derivar en complicaciones serias como úlceras varicosas o coágulos sanguíneos.
- Permanecer mucho tiempo inmóvil: Pasar largas horas sentado (por ejemplo, en el trabajo de oficina o en viajes en coche/avión) o de pie en una sola posición también es una causa frecuente de estasis venosa. La falta de movimiento continuado provoca que la sangre se acumule en las venas de las piernas. Por eso, tras un viaje largo es común notar los pies hinchados. Asimismo, ciertas posturas como sentarse con las piernas cruzadas prolongadamente pueden dificultar el flujo. Se recomienda hacer pausas activas: levantarse y caminar unos minutos cada hora, estirar las piernas y pies, o usar un reposapiés para favorecer la circulación. En trabajos donde se debe estar muchas horas de pie, puede valorarse el uso de medias de compresión para prevenir varices y mejorar el retorno venoso.
Además de las causas mencionadas, existen otros factores que pueden contribuir a la mala circulación, tales como antecedentes familiares de enfermedades vasculares, trastornos autoinmunes (por ejemplo, la enfermedad de Raynaud mencionada, o vasculitis), e incluso algunos medicamentos (como anticonceptivos hormonales, que pueden aumentar el riesgo de coágulos). Identificar la causa específica de los problemas circulatorios en cada persona es importante, ya que de ello dependerá el enfoque del tratamiento.
¿Es peligrosa la mala circulación?
La mala circulación no solo produce síntomas molestos; si se deja sin tratar, puede dar lugar a complicaciones graves. Inicialmente, puede parecer un problema menor – por ejemplo, sentir las manos y pies fríos o algún hormigueo – pero tras esas señales podrían esconderse afecciones vasculares de cuidado. Veamos algunos riesgos y complicaciones de una circulación deficiente:
- Empeoramiento de la insuficiencia venosa: La mala circulación venosa tiende a ser progresiva. Las venas varicosas pueden aumentar en número y tamaño con el tiempo, causando más molestias estéticas y físicas. Cuando las varices alcanzan etapas avanzadas, el riesgo de formar coágulos sanguíneos en su interior aumenta considerablemente. Un coágulo en una vena profunda de la pierna se conoce como trombosis venosa profunda (TVP), una condición peligrosa que puede bloquear el flujo de sangre e incluso desprenderse y viajar a los pulmones (provocando una embolia pulmonar). La TVP suele presentarse con hinchazón repentina, dolor intenso y calentamiento en la pantorrilla afectada – es una urgencia médica que requiere atención inmediata.
- Úlceras y lesiones en la piel: La circulación deficiente significa menos oxígeno y nutrientes llegando a los tejidos. Con el tiempo, especialmente en las piernas, esta falta de irrigación puede generar lesiones cutáneas que no sanan bien. Aparecen llagas o úlceras varicosas en los tobillos y piernas, debido a la acumulación crónica de sangre y líquido en esos tejidos. Estas úlceras por estasis venosa son difíciles de curar y pueden infectarse, impactando severamente la calidad de vida. En pacientes con diabetes, la combinación de mala circulación y neuropatía puede llevar a úlceras en los pies (el llamado pie diabético), que si progresan sin tratamiento podrían incluso requerir amputación para controlar la infección.
- Daño en músculos y nervios: Un flujo sanguíneo inadecuado a músculos y nervios puede provocar dolor crónico y debilidad. Por ejemplo, en la enfermedad arterial periférica avanzada (obstrucción de arterias por aterosclerosis), los músculos de las piernas no reciben suficiente sangre incluso en reposo. Esto causa dolor constante, calambres nocturnos y debilitamiento muscular. Los nervios periféricos también sufren: la gente puede sentir entumecimiento permanente o calambres frecuentes. En casos severos de isquemia (falta de riego sanguíneo), el tejido puede comenzar a morir, poniendo en riesgo la extremidad.
- Complicaciones potencialmente mortales: Aunque la mala circulación suele asociarse a las extremidades, también puede indicar problemas cardiovasculares sistémicos. Si la causa es aterosclerosis generalizada, el paciente tiene mayor riesgo de infarto de miocardio (por arterias coronarias obstruidas) o de accidente cerebrovascular (por placas en arterias carótidas o vertebrales). Otra complicación rara pero posible de la mala circulación crónica en piernas es la gangrena: cuando el tejido no recibe sangre suficiente durante un periodo prolongado, puede necrosarse. La gangrena se manifiesta con ennegrecimiento de la piel, pérdida de sensibilidad y mal olor, y requiere intervención quirúrgica urgente (a veces amputación) para evitar una infección generalizada. Afortunadamente, llegar a este extremo es poco común; suele ocurrir solo en casos de combinación de factores (por ejemplo, diabetes descontrolada más enfermedad arterial grave).
La mala circulación sí puede ser peligrosa si no se toman medidas. No debe subestimarse. Quienes padecen signos persistentes de problemas circulatorios deben buscar evaluación médica. Prestar atención a cualquier cambio en el cuerpo es vital para proteger la salud vascular. La detección temprana y el tratamiento oportuno de las condiciones subyacentes (venosas o arteriales) pueden prevenir estas complicaciones antes de que pongan en riesgo la vida o las extremidades del paciente.
Farmacias Roma: tu aliado en salud vascular
Si has identificado que sufres de mala circulación o sospechas de problemas circulatorios, es importante contar con profesionales de confianza para tu atención médica. En Farmacias Roma, a través de sus Consultorios Inmédica, encuentras un aliado para mejorar tu circulación y cuidar tu salud de forma integral. Los consultorios Inmédica se encuentran ubicados a un costado de cada sucursal de Farmacias Roma, ofreciéndote accesibilidad y comodidad. Sus médicos a cargo brindan un servicio de calidad, con profesionales altamente capacitados y con gran experiencia para proporcionar un diagnóstico personalizado. De hecho, Farmacias Roma cuenta con más de 100 médicos profesionales en diversas especialidades para atenderte cuando lo necesites.
Elegir Farmacias Roma es elegir una atención integral: no solo obtendrás la consulta con el especialista adecuado, sino que también podrás adquirir en el mismo lugar los medicamentos o productos que el médico te recomiende. Gracias a este modelo de farmacia + consultorio, Farmacias Roma es “más que una farmacia”, convirtiéndose en un centro de salud comunitario donde tu bienestar es la prioridad. Ya sea que necesites evaluarte por insuficiencia venosa, controlar tu diabetes para proteger tu circulación, o recibir orientación sobre suplementos y hábitos para una mejor circulación, en Farmacias Roma encontrarás orientación profesional honesta y cercana.
Recuerda que este artículo es meramente informativo y no sustituye la consulta médica. Si sospechas que tienes problemas de circulación – por leves que parezcan tus síntomas – te invitamos a acudir a los expertos de Farmacias Roma. Nuestros consultorios están siempre cerca de ti, y nuestros médicos podrán asesorarte y, en caso necesario, recomendar el tratamiento o medicamento para la circulación de la sangre más adecuado a tu caso.
Diagnóstico de los problemas de circulación
Para obtener un diagnóstico certero de los problemas circulatorios es necesaria la evaluación de un profesional de la salud. El médico comenzará con una historia clínica completa, preguntando por los síntomas presentes (por ejemplo, cuándo ocurren los hormigueos, si hay dolor al caminar, antecedentes familiares de varices o diabetes, etc.) y los antecedentes médicos del paciente . Posteriormente realizará un examen físico minucioso: observará la coloración y temperatura de la piel, palpará los pulsos en distintos puntos (muñecas, tobillos) para verificar el flujo arterial, y examinará si hay hinchazón, cambios en las uñas, úlceras u otros signos visibles. El patrón de distribución de las venas varicosas o la presencia de soplos vasculares (ruidos anormales por flujo turbulento) también brindan pistas diagnósticas.
Además de la evaluación clínica, es probable que el especialista indique algunas pruebas complementarias para confirmar el diagnóstico o determinar la causa exacta del problema circulatorio:
- Ultrasonido Doppler: Es un tipo de ecografía vascular no invasiva que permite “ver” cómo fluye la sangre por venas y arterias. Con el Doppler el médico puede detectar obstrucciones en arterias, visualizar coágulos en las venas (por ejemplo, una sospecha de trombosis venosa profunda) y evaluar el funcionamiento de las válvulas venosas. Es una prueba indolora y de primera línea para evaluar insuficiencia venosa o arterial en las piernas.
- Índice tobillo-brazo (ITB): Consiste en medir la presión arterial en los tobillos y compararla con la de los brazos. Si la presión en el tobillo es significativamente menor, indica que hay obstrucción en las arterias de las piernas. El ITB es un método simple para diagnosticar enfermedad arterial periférica y cuantificar su severidad.
- Angiografía: En algunos casos, se emplean estudios de imagen más detallados. La angiografía por resonancia magnética o por tomografía (angio-RM o angio-TAC) permite obtener imágenes precisas de las arterias y venas, identificando sitios de estrechamiento o bloqueo. También existe la angiografía convencional con catéter, donde se inyecta un medio de contraste en los vasos para observar el flujo a través de radiografías en tiempo real. Estas pruebas suelen reservarse para planificar procedimientos cuando se ha detectado una patología significativa (por ejemplo, localizar exactamente una obstrucción arterial que será tratada con cirugía o angioplastia).
- Análisis de sangre: Si se sospecha de factores contribuyentes, pueden solicitarse exámenes de laboratorio. Por ejemplo, perfil de colesterol y triglicéridos (para evaluar riesgo de aterosclerosis), glucemia y hemoglobina glicosilada (descartar o controlar diabetes), pruebas de coagulación (en casos de coágulos frecuentes), entre otros. Estos análisis ayudan a detectar condiciones que agravan la mala circulación, de modo que puedan abordarse integralmente.
Es importante no autodiagnosticarse. Los síntomas de mala circulación pueden solaparse con otros problemas (por ejemplo, la neuropatía diabética también causa hormigueo; el hipotiroidismo puede generar pies fríos, etc.), por lo que siempre se debe confirmar el origen vascular con la evaluación médica. Solo un profesional puede brindar un diagnóstico médico preciso de los problemas circulatorios y descartar otras causas.
Tratamiento de la mala circulación
El tratamiento de la mala circulación dependerá de su causa subyacente y de la gravedad de los síntomas. No existe un único fármaco o medida que resuelva todos los casos; más bien, suele requerir un abordaje multidisciplinario que combine cambios en el estilo de vida, tratamientos médicos y, en ocasiones, procedimientos especializados. A continuación, detallamos las principales medidas para mejorar la circulación:
1. Cambios en el estilo de vida: Son la piedra angular del tratamiento y prevención de los problemas circulatorios. Incluso en casos donde se requieran medicamentos o cirugías, estos cambios potencian la mejoría y previenen recurrencias. Algunas recomendaciones clave son:
- Ejercicio regular: La actividad física ayuda enormemente al retorno venoso y al flujo arterial. Caminar, andar en bicicleta, nadar o realizar ejercicios aeróbicos al menos 30 minutos al día mejora la circulación en piernas y todo el cuerpo. También ejercicios específicos, como mover los pies en círculos, ponerse de puntillas repetidamente o levantar las piernas al estar sentado, activan la bomba muscular de la pantorrilla y reducen la hinchazón. El ejercicio habitual fortalece el corazón y los vasos sanguíneos, contribuyendo a una mejor salud vascular.
- Dieta saludable: Seguir una dieta saludable y equilibrada es fundamental. Se recomienda una alimentación rica en frutas, verduras, cereales integrales, proteínas magras y grasas saludables (como las provenientes del pescado, nueces y aceite de oliva). Este tipo de dieta, similar a la mediterránea, aporta antioxidantes que protegen los vasos y ayuda a mantener el colesterol y la presión arterial bajo control. Asimismo, reducir el consumo de sal puede disminuir la retención de líquidos y con ello la hinchazón en piernas. Evitar o moderar sustancias como la cafeína y el alcohol también beneficia la circulación, pues en exceso pueden tener efectos vasoconstrictores temporales.
- Control de peso: Bajar de peso en caso de sobrepeso u obesidad aliviará la carga sobre el sistema circulatorio. Con un peso saludable el corazón bombea con mayor facilidad y las venas de las piernas trabajan mejor. Una pérdida aunque sea modesta de peso puede traducirse en menos dolor y fatiga en las extremidades inferiores.
- No fumar: Como ya mencionamos, el tabaco perjudica seriamente la circulación. Abandonar el hábito de fumar mejora la oxigenación de la sangre y la capacidad de los vasos para dilatarse. Tras unas semanas sin fumar, muchos pacientes notan que tienen manos y pies más cálidos, señal de mejor perfusión.
- Hidratarse y cuidar la postura:
- Beber suficiente agua a lo largo del día mantiene el volumen sanguíneo adecuado y evita que la sangre se espese demasiado. Por otro lado, es aconsejable evitar ropa demasiado apretada que comprima cintura, ingles o piernas (por ejemplo, jeans muy ajustados), ya que dificultan el retorno venoso. Si se va a estar mucho tiempo sentado, procurar no cruzar las piernas y usar un apoyapiés puede ayudar. Al descansar, elevar las piernas sobre el nivel del corazón por unos minutos facilita que la sangre acumulada retorne más fácilmente.
2. Tratamientos médicos y farmacológicos: En muchos casos, el médico puede prescribir terapias adicionales para mejorar la circulación o tratar la causa específica identificada:
- Medicamentos para la circulación de la sangre: Existen fármacos que ayudan a mejorar el flujo sanguíneo o a prevenir complicaciones. Por ejemplo, los vasodilatadores periféricos mejoran la llegada de sangre a las extremidades dilatando los vasos; los medicamentos antiplaquetarios (como la aspirina en dosis baja) o anticoagulantes ayudan a prevenir la formación de coágulos en personas de riesgo; y los fármacos flebotónicos (como la diosmina, castaño de Indias, etc.) pueden fortalecer las paredes venosas y reducir síntomas de la insuficiencia venosa. Es importante destacar que cualquier medicamento para la circulación de la sangre debe ser indicado por un médico según la condición de cada paciente – automedicarse puede ser peligroso. Por ejemplo, los anticoagulantes no están justificados a menos que se tenga un alto riesgo de trombosis. El profesional evaluará beneficios y contraindicaciones antes de recetar. Además, tratar factores asociados suele requerir fármacos específicos: si se detecta diabetes se usará medicación hipoglucemiante, si hay colesterol alto, estatinas, si hay hipertensión, antihipertensivos, etc.. Todo esto contribuye indirectamente a mejorar la circulación y evitar progresión del daño vascular.
- Compresión graduada: En caso de insuficiencia venosa, uno de los tratamientos conservadores más eficaces es el uso de medias de compresión. Estas prendas elásticas aprietan suavemente las piernas desde el tobillo hacia arriba, ayudando a impulsar la sangre venosa de regreso al corazón. Las medias de compresión reducen la hinchazón y el riesgo de coágulos en personas que pasan mucho tiempo de pie o con predisposición a varices. Deben usarse bajo indicación médica, que definirá el grado de compresión adecuado y la longitud (hasta la rodilla o muslo) según la severidad de la insuficiencia venosa.
- Fisioterapia y cuidados tópicos: Algunos pacientes se benefician de la fisioterapia (por ejemplo, masajes linfáticos para disminuir edema, ejercicios guiados para mejorar la circulación). En presencia de úlceras o lesiones, el médico indicará curaciones y tratamientos para el cuidado de la piel que promuevan la cicatrización, como apósitos especiales, cremas o antibióticos locales si hay infección. Es fundamental no descuidar las heridas en pies y piernas; mantener una buena higiene e hidratación de la piel ayuda a prevenir grietas e infecciones.
- Procedimientos e intervenciones: Si a pesar de las medidas anteriores la circulación sigue siendo deficiente o la enfermedad vascular es avanzada, pueden considerarse intervenciones más específicas. En casos de varices severas que causan mucho dolor o úlceras, existen tratamientos como la escleroterapia (inyección de sustancias esclerosantes en la vena enferma para cerrarla), la ablación con láser o radiofrecuencia (que “quema” la vena por dentro) o la cirugía de varices para removerlas. Estas técnicas eliminan las venas dañadas, mejorando el retorno venoso por las venas sanas restantes. Por otro lado, si el problema es una arteria obstruida, el cirujano vascular puede realizar una angioplastia (dilatar la arteria con un balón y eventualmente colocar un stent) o incluso un bypass arterial en casos extremos, para restaurar el flujo sanguíneo adecuado. La necesidad de estos procedimientos la determinará el especialista tras evaluar el caso individual.
En todos los escenarios, seguir las indicaciones del médico es crucial. La combinación de hábitos saludables con los tratamientos médicos indicados ofrece la mejor perspectiva de éxito. Con el tratamiento apropiado, es posible aliviar los síntomas de circulación deficiente, detener el avance de la enfermedad vascular e incluso revertir parcialmente el daño en algunos casos . Nunca es tarde para comenzar a cuidar la salud circulatoria, y los resultados pueden sentirse en una mejor calidad de vida: más energía, menos molestias en las piernas y un menor riesgo de complicaciones a futuro.
Escríbenos si te gustó el blog y recuerda… ¡En Farmacias Roma somos más que una farmacia!. Tu salud y la de tu familia están en buenas manos con nosotros.